一般眼科診療に加えて、以下の分野の専門外来を行っております。初診の患者様は、地域医療センターを通じて予約をお取りいただくか、紹介状をお持ちになってご来院くださったほうが受診がスムーズです。
なお当科での予約時間は、各種検査の都合上、来院時間の目安であって、診察の時間ではございませんのでご了承ください。紹介患者様の場合は、緊急の診療にもできる限り対応致します。
黄斑ぶどう膜外来
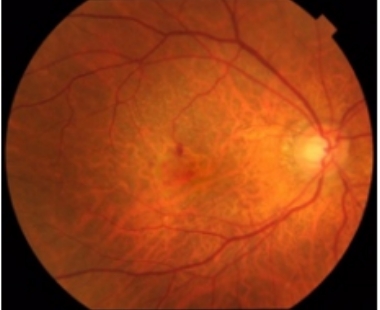
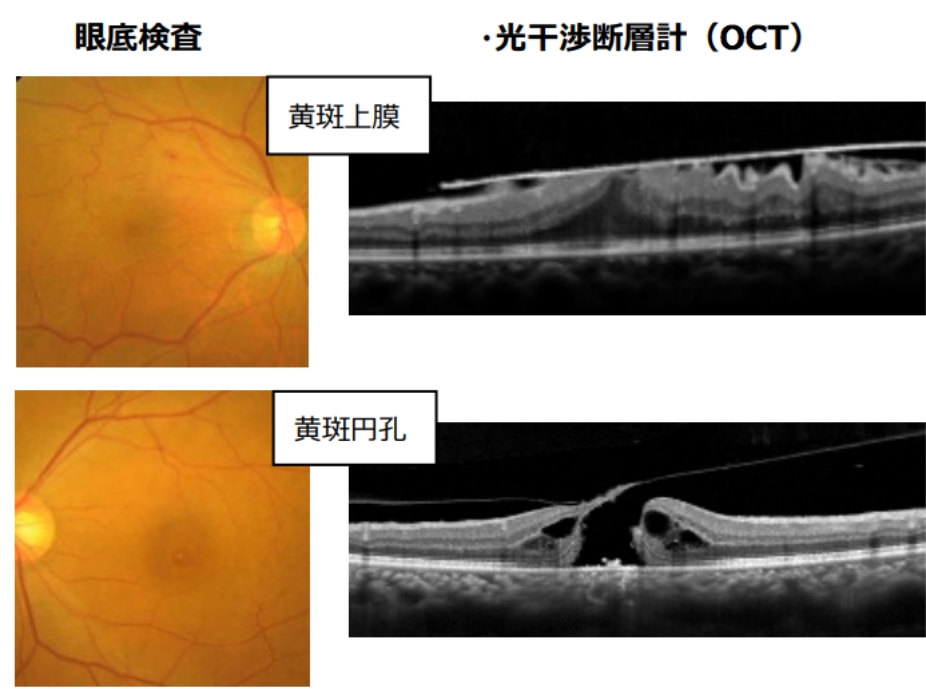
当専門外来では、黄斑疾患を代表とする網膜脈絡膜疾患、網膜血管炎・ぶどう膜炎などの炎症疾患を対象としています。黄斑疾患の代表的なものに、加齢黄斑変性、中心性漿液性脈絡網膜症、網膜静脈分枝閉塞症や糖尿病網膜症などに伴う黄斑浮腫、もしくは黄斑円孔や黄斑上膜などがあります。いくつかの疾患が合併していることもあります。自覚症状は似ていますが、治療法が異なることもあり、正確な診断が必要です。
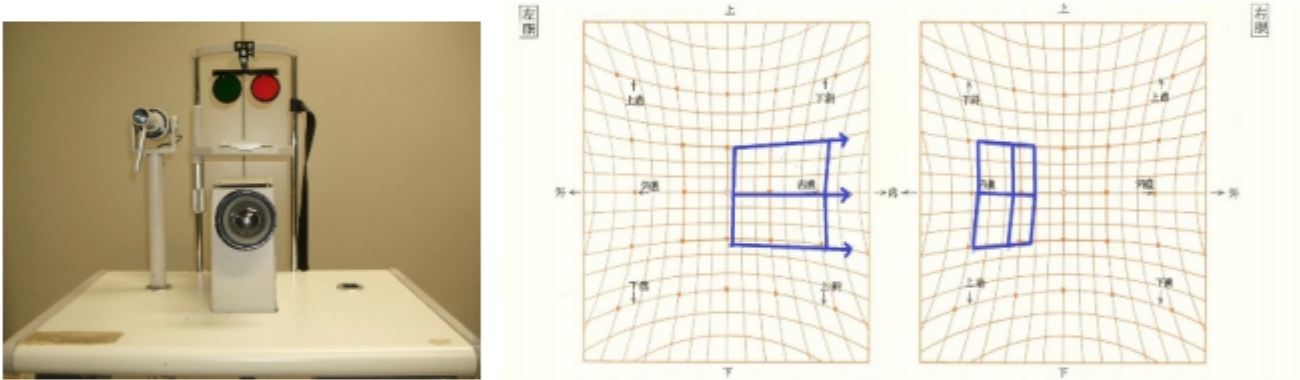
当科では、光干渉断層計(OCT)(OCTangiographyを含む)、蛍光眼底造影、眼底自発蛍光などの病態検査、あるいはアムスラーチャートやMチャートなどの自覚検査と併せて病状を把握し、タイミングをみながら、個々の患者様に応じた適切な治療を選択しています。豊富な経験に基づき、病状・治療方針を速やかに決定するよう心がけておりますので、患者様は納得して診療を受けて頂けます。
黄斑疾患以外の網脈絡膜疾患や、ぶどう膜炎などの眼炎症性疾患の診断・治療も、必要時には当院リウマチ・膠原病内科、血液内科等と連携しながら行っております。
当科では、光干渉断層計(OCT)(OCTangiographyを含む)、蛍光眼底造影、眼底自発蛍光などの病態検査、あるいはアムスラーチャートやMチャートなどの自覚検査と併せて病状を把握し、タイミングをみながら、個々の患者様に応じた適切な治療を選択しています。豊富な経験に基づき、病状・治療方針を速やかに決定するよう心がけておりますので、患者様は納得して診療を受けて頂けます。
黄斑疾患以外の網脈絡膜疾患や、ぶどう膜炎などの眼炎症性疾患の診断・治療も、必要時には当院リウマチ・膠原病内科、血液内科等と連携しながら行っております。
| 担当医 | 五味文、小椋有貴、杉澤孝彰、(石川裕人、荒木敬士) |
| 診療日 | 月、火、水、(木、金)曜日 |